Abstrakt
Son illərdə qaraciyərdən xaric öd yollarının (QXÖY) yatrogen zədələnmələrinin diaqnostikası və müalicəsində mühüm nailiyyətlər əldə edilmişdir. Lakin öd yolları üzərində aparılmış rekonstruktiv əməliyyatlardan sonrakı uzaq dövrdə xəstələrin 10,9-51,2%-ndə çapıq strikturalar yaranır ki, bu da daha səmərəli müalicə üsullarının axtarışını aktual edir. İşin məqsədi: qaraciyərdən xaric öd yolları zədələnmələrində Hepp-Couinaud yanaşması ilə hepatikoyeyunostomiyanın effektivliyinin müqayisəli qiymətləndirilməsi. 2015-2025-ci illər müddətində öd yollarının yatrogen zədələnməsinə görə rekonstruktiv əməliyyata məruz qalmış 48 xəstənin müalicə nəticələri təhlil edilmişdir. Xəstələrin orta yaş həddi 45,6 ± 4,2 yaş olmuşdur. Tədqiq etdiyimiz xəstələrdə öd yollarının yatrogen zədələnmələri 95,8% (46 xəstədə) xolesistektomiyadan (22(45,8%) xəstədə açıq, 26(54,2%) xəstədə isə laparoskopik), 2 (4,2%) xəstədə isə mədə rezeksiyasından sonra baş vermişdir. 19(39,6%) xəstədə digər kliniki əlamətlərlə yanaşı xolangit müəyyən edilmişdir. Həmin xəstələrdə xolestaz əlamətləri qanın biokimyəvi müayinələrində təsdiq edilmişdir. Zədələnmə səviyyəsi Bismut təsnifatına uyğun qaydada qiymətləndirilmişdir: belə ki, 9 xəstədə Tip-I, 7 xəstədə Tip-2, 11 xəstədə Tip-3, 21 xəstədə isə Tip-4 səviyyədə müəyyən edilmişdir. Qaraciyərdaxili xolanqioqrafiya yalnız ERXPQ ilə (6 xəstədə) həyata keçirilmişdir. Hepp-Couinaud üsulu ilə hepatikoyeyunostomiya 19 xəstəyə icra edilmişdir. Yaxın və uzaq dövrdəki müalicə nəticələrinin müqayisəli qiymətləndirilməsi Hepp-Couinaud üsulu ilə hepatikoyeyunostomiyanın səmərəli olmasını göstərmişdir. İdeyanın orijinallığı sol qaraciyər axarının sağ axarla birləşdiyi yerdən geniş mobilizasiyasının mümkümlüyünə əsaslanır. Axarın ətraf bitişmələrdən ayrılmasının, eləcə də hepatikoyeyunoanastomozun sol axar hesabına 2-3 sm diametrində formalaşdırılmasının mümkünlüyü rekonstruktiv əməliyyatın uzaq dövründə nəticələrin yaxşılaşdırılmasına zəmin yaratmışdır. Belə ki, Hepp-Couinaud üsulu ilə hepatikoyeyunostomiyadan sonrakı 3-5 il sonrakı müddətdə anastomoz darlığı qeydə alınmamışdır.
Əsas mətn
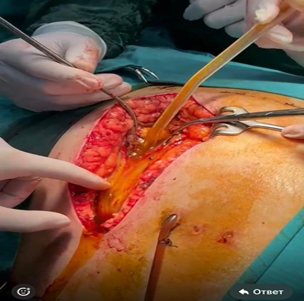
GİRİŞ Qaraciyərdən xaric öd yollarının (QXÖY) yatrogen zədələnmələri bu günə qədər klinik cərrahlığın aktual problemlərindən biri olaraq qalmaqdadır [1,2,3]. Öd daşı xəstəliyinə (ÖDX) görə cərraha müraciət edən xəstələrin ümumi vəziyyəti əksər hallarda ağır xəstə hesab edilməsə də, yatrogen zədələnmə səbəbindən baş verən ağırlaşmalar xəstənin üzun müddətli, bəzən isə ömürlük müalicə və reabilitasiyasına səbəb olur. QXÖY yatrogen zədələnmələri yüksək maddi itki və ciddi tibbi-hüquqi proseduralar ilə qarşılanır və bu səbəbdən Ümumdünya Səhiyyə Təşkilatının (ÜST) prioritet problemi kimi gündəmdədir [6]. QXÖY yatrogen zədələnmələri müxtəlif növ abdominal əməliyyatlar zamanı (qaraciyərin rezeksiyası və transplantasiyası, qaraciyər qapısındakı törəmələrin xaric edilməsi və hepato-duodenal bağda limfadisseksiya, mədəaltı vəzin rezeksiyası və Whipple əməliyyatı, mədə və on iki barmaq bağırsaq üzərində icra edilən müxtəlif əməliyyatlar, bəzi hallarda az-invaziv müayinələr zamanı) baş versə də, əsas etibari ilə xolesistektomiyalarda rast gəlinir [4].
Müşahidələr göstərir ki, LXE-nin geniş tətbiqindən sonra yatrogen zədələnmələrin sayı 2-4 dəfə artmışdır. Laparoskopik xolesistektomiya (LXE) öd daşı xəstəliyinin “Qızıl standartı” hesab edilsə də, baş verən öd yolları zədələnmələri öz mürəkkəbliyi ilə seçilir və gündəmdə olan aktual məsələlərdəndir [3]. Ədəbiyyat məlumatlarının təhlili göstərir ki, açıq xolesistektomiyalarda (AXE) öd yolları zədələnmələri 0,1- 0,2% hallarda müəyyən edilirsə, laparoskopik xolesistektomiylarda bu göstərici 0,3 – 0,6% təşkil edir [7].
QXÖY yatrogen zədələnmələri əksər hallarda əhalinin cavan təbəqəsi məruz qalır kı, bu da problemin həm də sosial xarakter olmaını sübut edir. Müəlliflərin müşahidələrinə əsasən, öd yollarının yatrogen zədələnmələrinin ağırlaşmaları xolesistitektomiyaya məruz qalan xəstələrin ölüm riskini 3 dəfə artırır. Belə ki, QXÖY yatrogen zədələnmələrində letallıq 3,2-35%, öd yollarının çapıq strikturaları isə 10,9-50,3% xəstədə qeydə alınır [8]. R.Martin və Rossi öd yolları zədələnmələrinin əsas səbəbləri arasında təhlükəli anatomiya, təhlükəli patologiya və təhlükəli cərrahiyyəni göstərirlər. Müəlliflər anatomik variasiyaları, patoloji vəziyyəti və texniki aspektləri yüksək risk amillər kimi qeyd edirlər. Digər müəlliflər də, zədələnmə səbəbləri arasında öd kisəsi boynu nahiyəsində infiltrasiya, Mirrizi sindromunu, öd kisəsi axarı və ya arteriyasının anatomik anomaliyaları, Hartman cibinin intim yerləşməsi və obturasiyalar zamanı kisə axarının qısa olması, LXE zamanı termik zədələnmə, əməliyyat vaxtı qanaxmanın yaranmasını əsas hesab edirlər [7]. Digər müəlliflər isə LXE zamanı yatrogen zədələnmələrin səbəbləri arasında anatomiyanın yalnış qiymətləndirilməsi (xoledoxun sistik kanal zənn edilməsi, aberran sağ hepatik kanalın sistik kanal zənn edilməsi) və texniki səbəbləri (klipslənmədə yetərsizlik, qaraciyər daxilinə doğru disseksiya, sistik kanalın aşırı traksiyası, duktal eksplorasiyanın yetərsiz olması) əsas hesab edirlər [10].
Hazırda QXÖY-nın yatrogen zədələnmələrinin müalicəsində radioloji, transhepatik endoskopik dilatasiya və ya stentləmə kimi müalicə növləri mövcud olsa da, rekonstruktiv cərrahi əməliyyatlar “Qızıl standart” hesab olunur. Rekonstruktiv biliodigestiv anastomozların karkas üzərində uzun müddət formalaşdırılması geniş tətbiq edilsə də, hazırda məhdud sayda və xüsusi göstərişlərlə tətbiq edilir [1,3].
QXÖY yatrogen zədələnmələrinə görə, xüsusi ilə “yüksək” zədələnmələrdə aparılmış rekonstruktiv əməliyyatlardan sonra bəzi müəlliflər anastomoz darlığının profilaktikası məqsədi ilə Hepp-Coinaud yanaşmasını effektiv hesab edirlər [9,10]. Sol qaraciyər axarı üzərində boylama kəsik hesabına biliodigestiv anastomozun geniş qoyulması ilə hepatikoyeyunostomiyadan sonrakı uzaq dövrdə nəticələrin təhlili diqqətimizi cəlb etmişdir.
İşin məqsədi: qaraciyərdən xaric öd yolları zədələnmələrində Hepp-Coinaud yanaşması ilə hepatikoyeyunostomiyanın effektivliyinin müqayisəli qiymətləndirilməsi.
MATERİAL VƏ METODLAR QXÖY yatrogen zədələnmələrində Hepp-Coinaud üsulu ilə hepatikoyeyunostomiya yanaşmasının əməliyyatdan sonrakı uzaq dövrdə çapıq strikturaların profilaktikasında effektivliyinin qiymətləndirilməsi üçün biz akademik M.A.Topçubaşov adına Elmi Cərrahiyyə Mərkəzinin Qaraciyər, öd yolları, mədəaltı vəzi cərrahlığı şöbəsində 2015-2025-ci illərdə QXÖY yatrogen zədələnməsinə görə 48 xəstənin müayinə və cərrahi müalicə nəticələrinin təhlilini həyata keçirmişik. Xəstələrin yaşı 26-67 yaş arası olmuşdur ki, bunların arasında 13(27,1%) kişi, 35(72,9%) qadın olmuşdur. Müşahidə edilən xəstələrdə orta yaş həddi – 45,6 ± 4,2 yaş olmuşdur. Xəstələrin yaşa və cinsiyyətinə görə bölünməsi 1 saylı cədvəldə göstərilmişdir. 1 saylı cədvəldən göründüyü kimi, xəstələrin 35(72,9%) qadın təşkil etmişdir ki, bu da sonuncularda öd daşı xəstəliyininin rast gəlməsi tezliyi ilə əlaqəlidir. Tədqiq edilmiş xəstələr klinikaya qəbul edildikdə kompleks müayinələrdən keçmişdir. Ümumkiliniki, biokimyəvi və laborator-instrumental müayinələr protokola uyğun qaydada həyata keçirilmişdir. Diaqnostik müayinələr arasında invaziv üsullardan öncə ultrasəs müayinəsi rutin qaydada xəstələrə tətbiq edilmiş, mexaniki sarılıqla nəticələnən öd yollarının genişlənməsini, qarın boşluğuna öd sızmasını, hepatomeqaliya, rezidual daşların olmasını, mədəaltı vəzinin və digər əlamətlərin aşkar edilməsinə yardımçı olmuşdur. QXÖY yatrogen zədələnmələrin diaqnostikasında MR xolanqioqrafiyanın invaziv olmayan bir üsul kimi rolu böyük olmuşdur. Klinik praktikada QXÖY zədələnmələrinin klinik-anatomik təsnifatları arasında Bismuth, Strasberg təsnifatları, Qalperinin (2003) və Amsterdam kriteriyaları geniş istifadə edilir [6]. Biz öz müşahidələrimizdə Bismuth tərəfindən təklif olunmuş təsnifatdan [9] istifadə etmişik (cədvəl 2). Zədələnmə səviyyəsi Bismuth təsnifatına uyğun qaydada qiymətləndirilmişdir: belə ki, 9 xəstədə Tip-I, 7 xəstədə Tip-2, 11 xəstədə Tip-3, 21 xəstədə isə Tip-4 səviyyədə müəyyən edilmişdir (cədvəl 2). Müşahidə edilən xəstələrdə QXÖY yatrogen zədələnmələri 46 (95,8%) xəstədə xolesistektomiyadan (22(45,8%) xəstədə açıq, 26(54,2%) xəstədə isə laparoskopik), 2 (4,2%) xəstədə isə mədə rezeksiyasından sonra baş vermişdir. 37(77,1%) xəstədə QXÖY yatrogen zədələnmələri “təzə” olmuşdur. Bu xəstələrdə QXÖY yatrogen zədələnmə baş verdikdən 1-3 gün sonra klinikamıza köçürülmüşdür. Müşahidə edilən QXÖY zədələnməsi olan xəstələrin hamısı digər klinik müəssisələrdən klinikamıza köçürülmüşdür. Klinikamıza müraciət etməzdən əvvəl 21(43,8%) xəstəyə 1, 18(37,5%) xəstəyə 2, 9(18,8%) xəstəyə isə “vəziyyətin bərpası” məqsədi ilə 3 və daha çox əməliyyat icra edilmişdir. Digər klinikada xolesistektomiya aparılmış 2(4,2%) xəstədə öd yollarının “təzə” zədələnmədən dərhal sonra öd yollarının bərpası həyata keçrilmişdir. Lakin buraxılmış texniki səhvlər nəticəsində həmin xəstələrdə anastomoz çatmamazlığı və öd peritoniti inkişaf etdiyindən 2-3 gün sonra klinikamıza ağır vəziyyətdə köçürülmüşdür. Klinikamıza qəbul olunarkən ümumkliniki müayinələrlə yanaşı xəstələrin hər birinə öd yolları zədələnməsinin səviyyəsinin, eləcə də qaraciyər daxili öd yollarının, xüsusi ilə sağ və sol qaraciyər öd axarlarının anatomik quruluşunun öyrənilməsi məqsədi ilə MR Xolangioqrafiya müayinəsi həyata keçirilmişdir.
Tədqiq edilən xəstələrdə QXÖY yatrogen zədələnmələrin xarakteri aşağıdakılar olmuşdur: 1 xəstədə ümumi öd axarının kənari zədələnməsi, 1 xəstədə xoledoxun tam kəsilməsi və bağlanması, 1 xəstədə Xolsted-Pikovski drenajı ətrafında olan liqatura ilə xoledoxun baqlanması, 1 xəstədə xoledoxun distal hissəsinin kəsilməsi və hepatikoxoledox seqmentinin xaric edilməsi, 1 xəstədə hepatikoxoledoxun postkoaqulyasion (laparoskopik xolesistektomiya zamanı) perforasiyası, 8 xəstədə ümumi qaraciyər öd axarının kənari, 6 xəstədə isə tam kəsilməsi, 7 xəstədə ümumi qaraciyər öd axarının bifurkasiya səviyəsində, 19 xəstədə isə bifurkasiyadan yuxarı – saq və sol axar səviyyəsində öd axarlarının kəsilməsi, 3 xəstədə LXE klassik qaydada bitsə də, naməlum səbəbdən drenaj borudan öd sızması əməliyyatdan sonrakı ilk günlərdə müəyyən edilmişdir.Müşahidə edilən bütün xəstələrə öd yolları üzərində rekonstruktiv bərpaedici əməliyyatlar icra edilib. İcra edilmiş əməliyyatlar 3 saylı cədvəldə göstərilmişdir. Tədqiq edilən xəstələrdə QXÖY yatrogen zədələnmələrinin müalicə nəticələrinin öyrənilməsi yaxın və uzaq dövrlərdə həyata keçirilmişdir. Yaxın və uzaq dövrün (5-10 il müddətində) nəticələri xəstələrə aparılmış klinik, laborator-instrumental, eləcə də anket sorğularının nəticələri ilə qiymətləndirilmişdir.
Müqayisəli tədqiqatların aparılması üçün nəticələr ənənəvi statistik hesablamalarla (parametrik və qeyri-parametrik üsullarla, Styudent meyarı nəzərə alınmaqla) aparılmışdır.
NƏTİCƏLƏR VƏ ONLARIN MÜZAKİRƏSİ Müalicə taktikasının seçimi QXÖY yatrogen zədələnməsinin xarakterindən, klinikamıza hospitalizasiyası dövründən, öd peritonitinin, mexaniki sarılığın, eləcə də xəstənin ağırlıq dərəcəsindən, qaraciyər-böyrək və ya poliorqan çatmamazlığının inkişaf etməsindən, “vəziyyətin düzəldilməsi” məqsədi ilə keçirilmiş əməliyyatların xarakterindən asılı olmuşdur.Müşahidə edilən 39(79,2%) xəstədə qarın boşluğuna və ya drenaj vasitəsi ilə xaricə öd sızmasının klinik əlamətləri əməliyatdan sonrakı 3-4 günlərində xəstənin vəziyyətinin ağırlaşması ilə özünü göstərmişdir. Drenajdan və ya yaradan ödün xaric olması, ümumi diskomfort və qarın ağrıları, əzələ gərginliyi və ileus, peritonit və ümumi septik əlamətlər, qaraciyərin funksional testlərinin yüksəlməsi, eləcə də USM zamanı qarın boşluğunda sərbəst mayenin aşkarlanması öd yollarının yatrogen zədələnmələrin ilk əlamətləri kimi hesab edilmişdir. Öd sızması nəticəsində baş vermiş yerli (şək.2) və ümumi ağırlaşmalar müalicə nəticələrini qənaətbəxş etmir. Göstərilən kateqoriyalı xəstələrdə QXÖY yatrogen zədələnmələrinin erkən diaqnostikası ağırlaşma hallarının və letallıq göstəricilərinin azalması və bununla da müalicə nəticələrin yaxşılaşdırılması üçün əsas şərtlərdən biridir. 26 (54,2%) xəstədə öd yollarının zədələnməsi LXE zamanı baş vermişdir ki, bunlardan 8(16,7%) xəstəyə konversiya icra edilmişdir. Digər 22(45,8%) xəstədə isə yatrogen zədələnmələr AXE zamanı baş vermişdir. Bunlardan 8 nəfərində öd yolu zədələnməsi açıq üsulla aparılan xoledoxolitotomiya zamanı yaranmışdır. Xoledoxolitotomiya zamanı zədələnmələr Fater məməciyinə pərçimlənmiş daşın xaric edilməsi məqsədi ilə zond və ya qaşıqla manipulyasiyalar, bəzi hallarda nazik divarı və ya 7-8 mm qədər olan genişlənməmiş xoledox üzərində kəsiyin aparılması, eləcə də drenajlanmanın uğursuluğu səbəblərdən yaranmışdır. İlk əməliyyatdan sonra qarın boşluğuna öd sızması səbəbindən 26(54.2%) xəstədə ağrılar və intoksikasiya əlamətləri, 7 (21,9%) xəstədə qarın boşluğu drenajı və ya yaradan öd xaric olması, 7 (21,8%) xəstədə qaraciyərin funksional testlərinin yüksəlməsi və 3(9,4%) xəstədə sepsis inkişaf etmişdir. Rutin qaydada xəstələrə abdominal USM, bəzi hallarda abdominal KT və mütləq qaydada MR-xolangioqrafiya müayinələri aparılmışdır. Müşahidə edilən 11(22,9%) xəstədə QXÖY yatrogen zədələnmələrindən ilk 1-7 gün məddətində (“təzə” zədələnmələrdə) öd yolları üzərində rekonstruktiv-bərpaedici əməliyyat icra edilmişdir. 4(8,3%) xəstəyə Ru ilgəyində hepatikoyeyunoanostomoz,8(16,7%) xəstədə bihepatikoyeyunoanostomoz fomalaşdırılmışdır ki, bunlardan 6(12,5%) xəstədə Couinand modifikasiyası tətbiq edilmişdir. 2 (4,2%) xəstədə ilk əməliyyatda Mirizzi II Tip müəyyən edilmişdir ki, T-vari boru üzərində xoledox divarı bərpa edilmişdir. Digər 2 (4,2%) xəstədə əməliyyatdan sonrakı dövrdə öd kisəsi axarına qoyulmuş klipsin axarın kəsməsinə (1(2,1%) xəstədə) və boşalaraq sürüşməsinə (1(2,1%) xəstədə) görə LXE-dan 2 gün sonra drenaj borudan öd sızması baş vermişdir. Bu xəstələrin Koxer kəsiyi ilə laparotomiya icra edilmiş və kisə axarı güdülüm2(4,2%) xəstədə isə qaraciyər öd axarının klipslə tam bağlanması və kəsilməsi müşahidə edilmişdir (şək.3).m1 (2,1%) xəstədə açıq əməliyyat zamanı xoledoxolitotomiya geniş olmayan xoledox üzərində aparılmış və diametri kiçik olduğundan T-vari boru ilə xaricə drenaj edilə bilməməsi, eləcə də divarlarının nazik olması və cırılması səbəbindən xoledoxoenteroanostomoz (Ru üsulu ilə) icra edilmişdir. Digər klinikada AXE məruz qalmış və xoledoxun kəsilməsi müəyyən edilmiş 2 xəstəyə T-vari boru üzərində ümumi öd axarının bərpasına cəhd olunsa da, tikişlərin yetməzliyi səbəbindən qaraciyəraltı nahiyyəyə drenaj boru yerləşdirilərək, klinikamızda rekonstruktiv əməliyyata göndərilmişdir. 4 xəstəyə (hepatikus səviyyəsində zədələnmə səbəbindən) həmin əməliyyatda hepatikoenteroanostomoz Braun ilgəyində (2 xəstə) və hepatikoduodenoanastomozlarının (2 xəstədə, xoledox səviyyəsində olan zədələnmə səbəbindən) qoyulması tikiş yetməzliyi ilə səciyyələnmiş və öd peritoniti ilə klinikamıza göndərilmişdir. Ümumiyyətlə digər klinikalarda öd yolu zədələnməsi olan 19(39,6%) xəstəyə zədələnmənin bərpasına yönəlik təkrar əməliyyatlar icra edilmiş və “vəziyyətin düzəldilməsi” cəhdləri uğurlu olmamış, xəstələrin vəziyyəti daha da ağırlaşmışdır. Müşahidə edilən 3(6,3%) xəstədə LXE sonra drenaj borudan öd sızması baş vemişdir. Aparılan MRT müayinəsində öd yollarının zədələnməsi aşkar olunmamış, bu səbəbdən ERPXQ ilə öd yollarının təftişi, endoskopik papillosfinkterotomiya (ES) və stentlənməsi (10F plastik stent) əməliyyatları icra edilmişdir. Bunlardan 1(2,1%) xəstədə öd kisəsi güdülündən klipsin təziq nəticəsində boşalması səbəbindən öd sızması baş vermişdir. Fater məməciyinə pərçimlənmiş daşın xaric edilmiş, öd yoluna stent yerləşdirilmişdir. Qaraciyəraltı nahiyyədə sızmış ödün tam drenaj olması, eləcə də endoskopik stentlənmədən sonra öd sızması səbəbindən 2 gün sonra xarici drenaj çıxarılmış və xəstələr evə yazılmışdır. Cədvəl 3-də öd yollarının zədələnmə səviyyəsi və icra edilmiş rekonstruktiv əməliyyat növləri əks edilmişdir. Aşağı hepatikoyeyunostomiyalar bifurkasiyadan aşağı olan hissələrdə formalaşdırılmış anastomozlar nəzərdə tutulmuşdur. Yüksək hepatikoyeyunostomiyalarda isə anastomozun formalaşdırılması üçün sağ və ya sol qaraciyər öd axarları ilə nazik bağırsaq arasında formalaşdırılmış anastomozlar nəzərdə tutulmuşdur.mBütün hallarda anastomozlar atravmatik sovrulan sentesorb (polidioksanon 3,0-4,0) saplarla tikilmişdir. Anastomoz formalaşarkən öd axarı divarı tam tikişə alınsa da, bağırsaq divarı seroz, əzələ və selikaltı təbəqə səviyyəsində, selikli qişa alınmadan yaxınlaşdırılmışdır. Karkas drenaj üzərində anastomoz bizim tərəfimizdən formalaşdırılmamışdır.
Rekonstruktiv əməliyyatlar müxtəlif variasiyalarda biliodigestiv anostomozların formalaşmasından ibarət olmuşdur. Standart olaraq, zədələnmiş öd axarı identifikasiya olunmuş və proksimal istiqamətdə mobilizasiyasına başlanılmışdır. lizisə uğradığından T-vari boru üzərində ümumi öd axarının həmin hissəsi bərpa edilmişdir.“Yüksək” zədələnməsi olan 19(39,6%) xəstədə cərrahi müalicə nəticələrinin yaxşılaşdırılması məqsədi ilə sol qaraciyər axarının 1-1,5 sm uzunluqda boylama kəsik aparılmışdır (Hepp- Coinaud yanaşması). QXÖY proksimal hissəsi hazır edildikdən sonra nazik bağırsaq 60-80 sm uzunluqda Ru üsulu ilə anostomozun formalaşdırılması məqsədi ilə mobilizasiya edilmişdir (şək.4). Beləliklə, 2 saylı cədvəldə göründüyü kimi Hepp- Coinaud yanaşması QXÖY yatrogen zədələnməsi olan 19(39,6%) xəstədə həyata keçirilmişdir.Qeyd etmək lazımdır ki, bifurkasiyadan yuxarı səviyyədə öd axarlarının anatomiyası fərqli olmuşdur. Ədəbiyyat məlumatlarına əsasən Hepp-Coinaud yanaşmasını xəstələrin 30% nə icra etmək mümkün deyil [10]. Texniki çətinliklər sol qaraciyər axarının IV-cü seqmentə müvafiq yerləşməsindən asılıdır. Axar seqmentin arxa tərəfindən bifurkasiyaya istiqamət alırsa biliodigestiv anastomozun formalaşdırılması mümkün deyil. Axarın ön IV-cü seqmentin önündə yerləşməsi zamanı Hepp-Coinaud yanaşmasını tətbiq etmək olar.Şəkil 5-də Hepp-Coinaud yanaşması ilə formalaşdırılmış hepatikoyeyunostomiyanın görüntüsü təsvir edilmişdir. Ümumiyyətlə hesab olunur ki, bifurkasiyadan yuxarı zədələnmələr olduqda, biliodigestiv anostomozların formalaşması zamanı qaraciyərdaxili öd axarlarının anatomiyası əməliyyatdaxili xolangioqrafiya ilə öyrənilməlidir. Bunun aparılmasına əsas göstəriş seqmentar öd axarlarının tam və ya hissəvi olaraq ödün bağırsağa passajının pozulması nəticəsində residivləşən xolangit kimi ağırlaşmanın profilaktikasıdır. Səmərəli rekonstruktiv əməliyyatın aparılması üçün biz “Yol xəritəsi”-ni əməliyyatdan əvvəl MR-xolangioqrafiyanın radioloqla birgə öyrənmişik. Qeyd etmək lazımdır ki, öd yolları üzərində həyata keçirilən rekonstruktiv əməliyyatlarda biz “karkas” drenaj istifadə edilmədən biliodigestiv anastomozları formalaşdırılmışıq. Müşahidə edilən xəstələr arasında əməliyyatdaxili ağırlaşmalara rast gəlinməmişdir. Əməliyyatın davam etmə müddəti – 2,5-3 saat təşkil etmişdir.Əməliyyatdan sonrakı dövrün aparılması rutin qaydada həyata keçirilmişdir. Xüsusi bir proqram kompleksi təyin edilməmişdir. Xəstələrə infuzion, maddələr mübadiləsinin bərpası, antibiotikoterapiya və digər konservativ müalicə təyin edilmişdir. QXÖY yatrogen zədələnmələrinin müalicə nəticələrinin öyrənilməsi yaxın və uzaq dövrlərdə həyata keçirilmişdir. Müalicə nəticələri əməliyyatdan sonrakı ağırlaşmalar və letallıq göstəricilərinə əsasən qiymətləndirilmişdir.
Müşahidənin yaxın dövründə əməliyyatdan sonrakı gedişatın xarakteri aşağıda göstərilən kimi olmuşdur. Yaxın dövrdə xəstələr erkən aktivləşdirilmiş, ortalama 3-4 gün müddətində qaraciyəraltı nahiyyəyə qoyulmuş drenaj borudan az həcmdə ödlə qarışıq maye möhtəviyyatının xaric edilməsi məqbul hesab edilmişdir. 3(6,3%) xəstədə qaraciyyəraltı nahiyyəyə qoyulmuş drenaj borudan 10-12 gün müddətində davam edən öd sızması müşahidə edilmişdir ki, sonrakı dövrdə drenaj boru mərhələli şəkildə bağlanmış və 18-20-ci günlərdə drenaj boru çıxarılmışdır. Sonrakı dövrün müşahidələrində göstərilən xəstələrdə öd sızması müəyyən edilməmişdir. Dinamiki USM müayinələrlə həmin xəstələrdə daxildə toplantı və ya patoloji vəziyyət müəyyən edilməmişdir. 3(6,3%) xəstədə bilioma müəyyən edilmişdir ki, bunlardan yalnız 1 xəstədə perkutan drenləşdirmə ilə bu ağırlaşmanı aradan qaldırmaq mümkün olmuşudur. Digər 2(4,2%) xəstədə bilomanın həcmi kiçik olduğundan konservativ tədbirlərlə həmin sahə sovrulmuşdur. Yara ikincili sağalması 5(10,4%) xəstədə, reaktiv plevrit 6(12,5%) xəstədə qeydə alınmışdır. Müşahidənin yaxın dövründə letallıq halları olmamışdır. Rekonstruktiv əməliyyatdan sonra xəstələrin klinikada qalması dövrü 11,2±2,7 çarpayı gün təşkil etmişdir. Uzaq nəticələr öd yolları üzərində aparılmış rekonstruktiv əməliyyatdan 5-10 il müddətində tədqiq edilmiş, spesifik və qeyri-spesifik simptomlara əsasən qiymətləndirilmişdir. Öd yolları üzərində aparılmış rekonstruktiv əməliyyatdalrdan sonrakı uzaq dövrdə spesifik ağırlaşmalar Terblanş tərəfindən təklif olunmuş və klinik təhlillərə əsaslanmış metodika ilə qiymətləndirilmişdir (cədvəl 4). Müqayisəli təhlilin aparılması üçün biz müşahidə olan xəstələri 2 qrupa bölmüşük: I qrup xəstələrə QXÖY yatrogen zədələnmələrinin bərpası klinikada ümumqəbuledilmiş qaydalarla həyata keçirilmişdir, II qrup xəstələrə isə rekonstruktiv biliodigestiv anastomozların formalaşmasında Hepp-Coinaud yanaşması tətbiq edilmişdir. Terblanş üsulu ilə kliniki simptomların qiymətləndirilməsi nəticələri göstərmişdir ki, 39(81,3%) xəstə sağlam (Terlblanş üzrə I dərəcə), 4 xəstədə epizodik xolangit əlamətləri (II dərəcə) müşahidə edilmişdir. 2 xəstədə xolangit simptomlarının təkrarlanması səbəbindən uzun müddət antibiotikoterapiya və digər terapevtik yanaşmalar zəruriyyəti yaranmışdır (III dərəcə), 3 xəstədə isə çapıq strikturası yarandığından (IV dərəcə) rekonstruktiv əməliyyatdan 4 il sonra müdaxilələrə zəruriyyət yaranmışdır. Bunlardan 2 xəstədə perkutan az invaziv əməliyyatla anastomoz darlığı bujlanma ilə aradan qaldırılmış, 1 xəstədə isə az invaziv üsul effekt vermədiyindən açıq cərrahi əməliyyata məruz qalmışdır (şək.6). Uzaq dövrdə aparılan müşahidələr və müqayisəli təhlillər fonunda məlum olur ki, Hepp-Coinaud yanaşması ilə həyata keçirilmiş əməliyyatlardan sonra uzaq dövrdə ağırlaşmalar olmamışdır. I qrupa aid olan və bihepatikoyeyunoanastomoz formalaşdırılmış 1(2,1%) xəstədə əməliyyatdan 5 il sonra anastomoz darlığı yaranmış, perkutan transhepatik bujlanma və stentlənmə effekt verməmişdir. Bu səbəbdən biz xəstəyə enterotomiya ilə anastomozun bujlanması, genişləndirilərək perkutan drenajın çıxarılması əməliyyatı icra etmişik (şək.6). Beləliklə, uzaq dövrdə I qrupa aid olan 1(2,1%) xəstədə biliodigestiv anastomoz darlığı müəyyən edilmişdir. Müşahidənin bu dövründə Hepp-coinaud üsulu ilə hepatikoyeyunostomiyadan sonra anastomoz darlığı müəyyən edilməmişdir.Rekonstruktiv əməliyyatdan sonra 4(8,3%) xəstədə yaranın ikincili sağalması səbəbindən əməliyyatdan sonrakı ventral yırtıq əmələ gəlmişdir ki, bu xəstələr müşahidənin uzaq dövründə hernioplatika əməliyyatına məruz qalmışdırlar.
YEKUN Əldə edilən təcrübəyə əsasən qeyd etmək lazımdır ki, xolesistektomiya zamanı QXÖY yatrogen zədlənmə baş verdikdə, sonuncunun aradan qaldırılması üçün cərrahın kifayət qədər təcrübəsi olmadıqda maqistral öd yollarının ilk mərhələdə drenajlanması və sonrakı mərhələdə hepatobiliar əməliyyatlar üzrə ixtisaslı tibb müəssisəsinə xəstənin göndərilməsi məqsədə uyğundur. QXÖY yatrogen zədələnmələrində rekonstruktiv əməliyyat zamanı Hepp-Coinaud üsulu ilə hepatikoyeyunostomiya üsulu effektivliyi ilə seçilmişdir. İdeyanın orijinallığı sol qaraciyər axarının sağ axarla birləşdiyi yerdən geniş mobilizasiyasının mümkümlüyünə əsaslanır. Axarın ətraf bitişmələrdən ayrılmasının, eləcə də hepatikoyeyunoanastomozun sol axar hesabına 2-3 sm uzunluqda formalaşdırılmasının mümkünlüyü rekonstruktiv əməliyyatın uzaq dövründə nəticələrin yaxşılaşdırılmasına zəmin yaratmışdır. Belə ki, tədqiq edilən xəstələrdə Hepp-Coinaud üsulu ilə hepatikoyeyunostomiyadan sonrakı uzaq dövrdə (3-5 il) anastomoz darlığı qeydə alınmamışdır.
Şəkillər
Açar sözlər
İstinadlar
1.Akici M, Balli E, Yilmaz S. Retrospective evaluation of transhepatic biliary stent placement in patients undergoing hepaticojejunostomy // Pak. J. Med. Sci., 2025 Nov;41(11):3033-3037. doi: 10.12669/pjms.41.11.12093.
2.Catalin P., Elena-Adelina T. Management of Iatrogenic Bile-Duct Injury After Cholecystectomy, 1995-2025: Systematic Review and Meta-Analysis // Life (Basel), 2025, Dec., 3;15(12):1858. doi: 10.3390/life15121858.
3.Nan-Ak W., Thakerng P. et al. Total Hilar Exposure Maneuver for Repair of Complex Bile Duct Injury // Ann. Gastroenterol. Surg. 2021, Sep., 3;6(1):176-181. doi: 10.1002/ags3.12500.
4.Otto W., Sierdzinski J. et al. Actuarial patency rates of hepatico-jejunal anastomosis after repair of bile duct injury at a reference center. // J. Cli.n Med. 2022, 11(12):3396. DOI: 10.3390/jcm11123396
5.Patryk K., Sinead C. Timing of surgical repair of bile duct injuries after laparoscopic cholecystectomy: A systematic review // World J. Hepatol. 2022, Feb. 27;14(2):442–455. doi: 10.4254/wjh.v14.i2.442
6.Piriianu C., Toma E. et al. Management of Iatrogenic Bile-Duct Injury After Cholecystectomy, 1995-2025: Systematic Review and Meta-Analysis // Life (Basel). 2025, Dec 3;15(12):1858. doi: 10.3390/life15121858.
7.Schreuder A., Nunez Vas B. et al. Optimal timing for surgical reconstruction of bile duct injury: meta-analysis. BJS Open. 2020, 4(5):776-86. DOI: 10.1002/bjs5.50321
8.Timerbulatov M., Aziev M. et al. Bile duct reconstruction after failed laparoscopic cholecystectomy (literature review). // Creative surgery and oncology. 2023, 13(2):159-164. https://doi. org/10.24060/2076-3093-2023-2-159-164
9.Venkkatesh S., Karthikeyan S., Sastha A. et al. Long-Term Outcomes Following Surgical Repair for Post-cholecystectomy Biliary Strictures // Cureus, 2024, Jul 12;16(7):e64405. doi: 10.7759/cureus.64405.
10.Zhang-Bin Ch., Ding-Wei Xu., Haoyao H. Repeated laparoscopic Roux-en-Y hepaticojejunostomy techniques and pitfalls to watch out with video // Sci Rep. 2025., Sep 1;15(1):32221. doi: 10.1038/s41598-025-18113-8.
Məqalə barədə təfərrüatlar:
Nəşr tarixçəsi
Dərc edilib: 14.May.2026
Müəllif hüququ
© 2022-2025. Azərbaycan Tibb Universitetinin nəşri. Jurnalın elektron versiyası "Uptodate in Medicine" tibb nəşriyyatı tərəfindən dərc olunur. Bütün hüquqlar qorunur.Əlaqəli məqalələr
Baxılıb: 33



